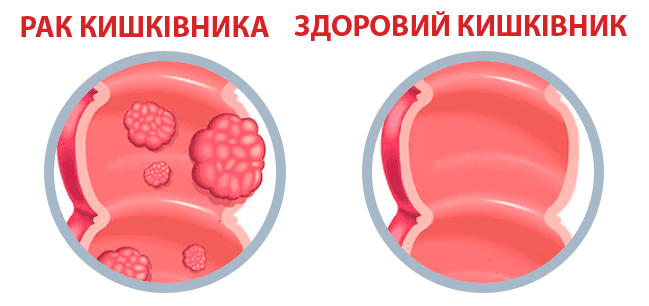
Рак кишківника – це загальна назва для злоякісних новоутворень, які уражають кишечник. Хоча ці пухлини можуть розвинутися в будь-якій ділянці травної системи, найчастіше вони локалізуються в товстій або прямій кишці. Без належної терапії ця хвороба здатна призвести до низки серйозних ускладнень, аж до летального наслідку.
За статистикою, щороку в Україні реєструється близько 40-45 тисяч нових випадків цього захворювання. До групи ризику належать люди, схильні до запальних хвороб кишківника, однак це не єдиний фактор, що сприяє розвитку пухлини. Обізнаність про рак кишечника допомагає зберегти життя багатьом пацієнтам, адже чим раніше виявлено хворобу, тим вищі шанси на одужання.
Причини раку кишечника
Механізм розвитку колоректальної онкології досі залишається предметом наукових дискусій та досліджень. Однак фактори ризику, які можуть сприяти появі цього захворювання, вже відомі фахівцям. Серед основних причин варто виділити:
- Вік. Більшість випадків раку кишечника спостерігається у людей старше 50 років. За статистикою, близько 90% захворювань припадає на літніх пацієнтів.
- Наявність поліпів або раку в анамнезі. Ризик виникнення пухлини підвищується у пацієнтів, які мали великі, численні поліпи або поліпи з атиповими, але доброякісними клітинами.
- Хронічні запальні захворювання кишківника (особливо виразковий коліт і хвороба Крона) або цукровий діабет можуть підвищити ризик виникнення пухлини. Синдром подразненого кишківника (СРК) при цьому не асоційований з підвищеним ризиком розвитку колоректального раку, а от кишкова непрохідність – один з найбільш значущих факторів ризику.
- Сімейний анамнез. Якщо в родині були випадки онкологічних новоутворень або поліпів кишківника, ризик істотно зростає.
- Неправильне харчування. Надмірне вживання жирної їжі, м’ясних продуктів та недостатня кількість рослинної клітковини в раціоні можуть сприяти виникненню захворювання.
- Шкідливі звички. Куріння та зловживання алкоголем підвищують ризик раку кишківника.
- Малорухомий спосіб життя. Люди, які проводять більшу частину часу в сидячому або лежачому положенні, мають вищі шанси захворіти.
Щоб знизити ризик раку, як чоловікам, так і жінкам рекомендується збалансоване харчування з достатньою кількістю фруктів та овочів, а також активний спосіб життя.
Види колоректального раку
Рак кишківника класифікують за різними критеріями, враховують клінічні прояви, макроскопічні ознаки, локалізацію та гістологічні характеристики новоутворення.
Залежно від клінічної картини розрізняють:
- Поліпоїдний рак. Межі новоутворення чітко окреслені, а виразки відсутні.
- Дифузно-інфільтративний рак. Для новоутворень цього типу характерні великі розміри та властивість проростати в стінку кишківника.
- Карцинома. Межі новоутворення чітко окреслені, зі злегка припіднятими краями. Простежується повне або часткове виразкування.
За макроскопічними ознаками рак кишківника буває:
- Екзофітним (зовнішнім). Відмінною особливістю цих новоутворень можна назвати їх схильність рости в просвіт кишківника.
- Ендофітним (внутрішнім). Пухлини цього типу ростуть в стінці кишківника, мають тенденцію до виразкування.
- Блюдцеподібним. Новоутворення поєднують в собі різні ознаки пухлин екзофітного та ендофітного раку.
Залежно від локалізації рак кишківника поділяють на:
- Рак нижньоампулярного відділу. Одна з найбільш поширених локалізацій колоректального раку. Уражає нижній відділ прямої кишки: пухлина локалізована на 3-4 см вище сфінктера.
- Онкологія середньоампулярного відділу. Новоутворення розташовується в середній частині прямої кишки на відстані 5-8 см вище сфінктера.
- Злоякісні утворення верхньоампулярного відділу. Пухлина локалізована у верхній частині прямої кишки на відстані 9-12 см вище сфінктера.
- Рак сигмоподібної кишки. Ця локалізація також дуже поширена: анатомічні особливості сигмоподібного відділу сприяють застою калових мас. Токсичні речовини, що всмоктуються в стінки кишківника, спочатку провокують передраковий стан, а потім – появу злоякісного новоутворення.
- Онкологічні захворювання ободової кишки. Частіше розвивається у літніх людей. Для пухлин, розташованих в цьому відділі кишківника, характерне довге зростання і пізнє метастазування.

За гістологічними ознаками рак кишківника поділяють на:
- Аденокарциному. Це найбільш поширений тип пухлини. Такі новоутворення при виявленні на ранній стадії дають сприятливий прогноз і добре піддаються лікуванню хіміотерапією.
- Перснево-клітинну пухлину. У новоутворення немає чітких меж, воно стрімко розростається і проявляє виражену схильність до метастазування. Цьому типу частіше підлягають молоді чоловіки.
- Саркому. Новоутворення цього типу зазвичай розташовуються на зовнішній стінці товстої кишки, формуючись з епітеліальних клітин. Для саркоми характерний стрімкий розвиток і метастазування в близькі органи.
- Лімфому. Одна з найбільш рідкісних форм колоректального раку, при якій частіше уражаються дистальні відділи кишківника. Новоутворення зазвичай мають вигляд поліпів.
- Меланому. Зустрічається дуже рідко. Для меланоми кишківника характерний несприятливий прогноз.
- Плоскоклітинні утворення. Для цих новоутворень характерні швидке зростання, метастазування та виразкування.
У пацієнтів із хронічними захворюваннями шлунково-кишкового тракту може розвиватися доброякісна аденома кишківника, яка може переродитися в злоякісне новоутворення.
У доброякісних новоутворень існує окрема класифікація:
- ворсинчаста аденома;
- трубчаста аденома;
- аденома змішаного типу;
- аденоматозний поліп.
Стадії колоректального захворювання
При визначенні стадії колоректального раку фахівці керуються такими критеріями, як величина новоутворення і поширеність метастазів – вони бувають регіонарними (розташовуються в межах тієї ж анатомічної області) і віддаленими.
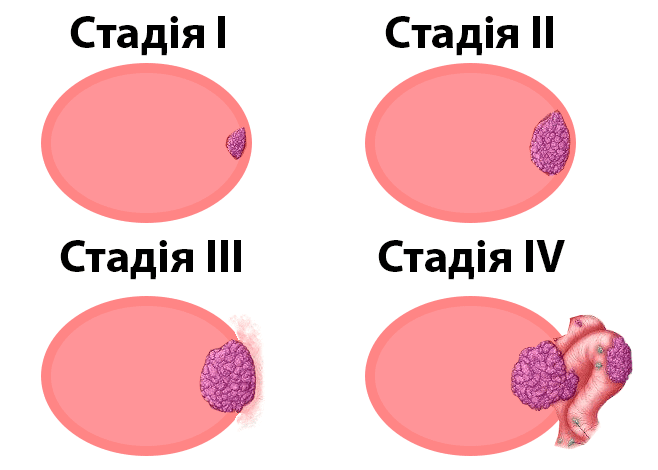
Загалом розрізняють 5 стадій хвороби, включно з нульовою. Деякі зі стадій мають кілька етапів розвитку:
- Стадія 0 – початковий (преінвазивний) етап розвитку пухлини, коли її клітини не проростають за межі слизової оболонки кишківника.
- Стадія 1 – розмір новоутворення не перевищує 2 см, метастазів поки немає, але клітини пухлини проростають у підслизовий шар або гладку мускулатуру кишківника.
- Стадія 2а – пухлина проростає в усі шари кишківника, але при цьому не зачіпає прилеглі органи і не дає метастазів.
- Стадія 2b – просвіт кишківника займає не більше 50% пухлини, проростання у вісцеральну очеревину, метастазів немає.
- Стадія 2с – починається проростання в сусідні органи, метастазів немає, розмір поки не перевищує 5 см.
- Стадія 3а – з’являються перші регіонарні метастази в лімфатичні вузли, розмір може збільшуватися до 10 см.
- Стадія 3b – збільшується кількість уражених метастазами лімфатичних вузлів, пухлина проростає в підслизовий шар кишківника.
- Стадія 3с – новоутворення проростає в інші органи і структури, окрім лімфатичних вузлів, поширюючись і на жирову тканину.
- Стадія 4а – з’являються перші віддалені метастази, можуть уражатися легені та печінка.
- Стадія 4b – новоутворення поширюється за межі стінки кишківника, регіонарних метастазів може не бути, але є не менше одного віддаленого.
- Стадія 4с – сильна інтоксикація організму продуктами розпаду новоутворення, множинні метастази в прилеглих органах або очеревині, часто виникає розрив кишківника.
Частіше за все рак кишківника дає метастази в очеревину, печінку та легені. При метастазуванні 5-річна виживаність становить не більше 14%, але в тому випадку, якщо хворий проходить хіміотерапію. При відсутності лікування він зможе прожити не більше півроку.
Симптоми у чоловіків і жінок
Симптоми колоректального раку у чоловіків і жінок практично не відрізняються, але існує кілька нюансів, про які слід знати, щоб вчасно запідозрити наявність новоутворення.
Загальні початкові ознаки колоректального раку включають:
- слабкість і підвищену втомлюваність;
- постійне відчуття дискомфорту в животі;
- часті позиви до дефекації;
- чергування запорів і діареї;
- відчуття незадоволеності після дефекації;
- втрату ваги.
Ігнорувати появу цих симптомів не можна, адже своєчасне звернення до лікаря може зберегти здоров’я і життя пацієнту. Проте наявність перелічених вище скарг – не стовідсоткова підстава для встановлення діагнозу раку кишківника, хоча вони й свідчать про розвиток патологічного процесу, який потребує негайної діагностики. Чинником ризику для розвитку онкології кишечника можуть стати хронічні захворювання ШКТ.

З прогресуванням недуги клінічна картина погіршується. Через звуження просвіту кишківника пухлиною, калові маси зменшуються в діаметрі, часто набуваючи стрічкоподібної форми, також можлива поява крові у випорожненнях. Крім того, виникають й інші симптоми:
- переймоподібний біль під час дефекації;
- постійне відчуття нудоти, блювання;
- гіркуватий присмак у роті;
- печія;
- кисла відрижка;
- головні болі;
- підвищення температури.
Особливості у чоловіків
У чоловіків новоутворення найчастіше виникають у ділянці прямої кишки, що може ускладнити своєчасну діагностику. Причина криється в тому, що симптоми раку прямої кишки багато в чому клінічно нагадують геморой. Найбільш характерними ознаками є біль у задньому проході та домішки крові у калових масах.
Сам по собі геморой вже є передумовою до розвитку раку прямої кишки. Тому якщо у пацієнта, який страждає на геморой, до звичної клінічної картини приєднуються такі симптоми, як нестабільні випорожнення, слабкість, тривале підвищення температури, дискомфорт у черевній порожнині, зміна консистенції та форми калу, слід негайно звернутися до фахівця.
При метастазуванні у чоловіків часто уражається передміхурова залоза, що проявляється болісним сечовипусканням, зниженням лібідо, зміною кольору сечі.
Особливості у жінок
У жінок частіше уражається ободова кишка. Ризик виникнення пухлини істотно зростає після настання менопаузи (тобто після 50 років). Якщо у чоловіків однією з головних передумов розвитку колоректального раку вважається геморой, то у жінок пухлини частіше виникають внаслідок переродження кишкових поліпів.

Окрім вже описаних симптомів, притаманних колоректальному раку, у жінок може спостерігатися порушення менструального циклу.
При метастазуванні у жінок часто уражається сечовий міхур, що може призвести до формування ректовагінальної нориці (патологічного отвору між піхвою та прямою кишкою), що зумовлює появу калових мас у сечі. Відзначаються сильні болі в кишківнику, які часто відлунюють у ділянку прямої кишки.
Рак кишківника у вагітних
Колоректальний рак під час вагітності є вкрай рідкісним явищем – спостерігається приблизно у 0,05% випадків. Клінічні прояви можуть різнитися залежно від анатомічної локалізації пухлини. Як правило, симптоматика може бути пов’язана з непрохідністю товстої кишки чи з анемічним синдромом, спричиненим шлунково-кишковою кровотечею.
Складність полягає в тому, що подібні симптоми можуть виникати й під час нормального перебігу вагітності через фізіологічні зміни, що відбуваються в організмі жінки. Рак кишківника у вагітних може супроводжуватися втратою ваги, анорексією, нудотою/блювотою та симптомами, пов’язаними з порушенням функції печінки (жовтяниця та асцит).
Пацієнтки з правобічними ураженнями кишківника рідко скаржаться на обструктивні зміни (непрохідність). Набагато частіше відзначається слабкість, задишка при фізичному навантаженні, прискорене серцебиття і швидка втомлюваність.
Ураження лівої частини товстого кишківника часто призводить до звуження його просвіту, тому у вагітних можуть спостерігатися зміни в роботі кишківника (найчастіше – запори або зміна об’єму та діаметру калових мас). З прогресуванням звуження можуть з’являтися діарея та частіші позиви до дефекації.
Також відзначаються такі ознаки, як кровотеча з прямої кишки, тенезми (болісні хибні позиви до випорожнення кишківника) та переймоподібний біль у животі. При розвитку метастазів можуть спостерігатися втрата ваги, анорексія, задишка (метастази в легенях), жовтяниця (метастази в печінці) та біль в епігастральній ділянці через поширення пухлини на сусідні органи.
Однією з головних передумов до розвитку колоректального раку у вагітних вважаються кишкові поліпи, які повільно збільшуються в розмірах, стають диспластичними та переростають у пухлину. Кишкові поліпи можуть стати злоякісними протягом кількох років.
У майбутньої матері ризик виникнення раку підвищується внаслідок підвищеної продукції естрогену і прогестерону – їх надлишок може спричинити порушення синтезу білка р53, який є супресором злоякісних новоутворень (простіше кажучи, цей білок пригнічує мутацію генів, що може призвести до розвитку раку).
Чи можна зберегти вагітність при раку кишківника?
При виявленні пухлини кишківника в першому триместрі рекомендується переривання вагітності та хірургічне лікування. У другій половині вагітності при операбельності новоутворення призначається хірургічне лікування та розродження шляхом кесаревого розтину.
Попри те, що ризик розвитку кишкових новоутворень у вагітних дуже низький, жінкам з обтяженою спадковістю при появі описаних вище симптомів краще перестрахуватися і проконсультуватися з фахівцем.
Діагностика раку кишківника
На початковому етапі лікар ретельно вивчає анамнез пацієнта. Особлива увага приділяється спадковості. Адже близько 5% випадків раку кишківника мають генетичне підґрунтя, коли родичі хворого страждали на онкологічні захворювання чи поліпоз товстої кишки.
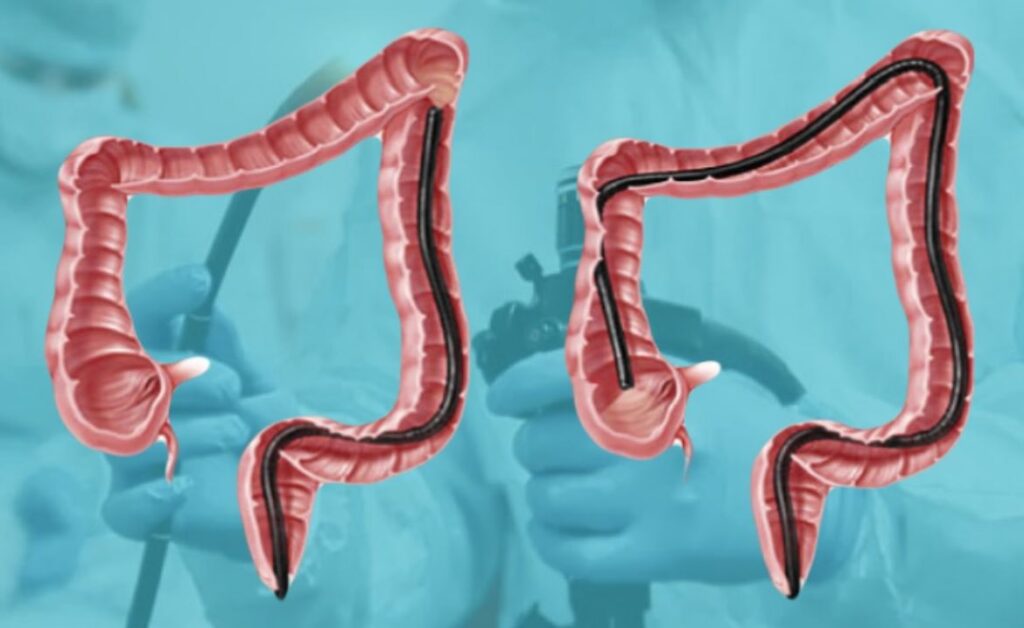
Діагностичний процес включає низку заходів:
- Фізикальний огляд та ректальне пальцеве дослідження.
- Загальний аналіз крові на предмет анемії, прискореної ШОЕ і лейкоцитозу (останні 2 ознаки неспецифічні, оскільки відзначаються при будь-яких запальних явищах в організмі).
- Коагулограма. Проводиться для визначення підвищеної згортуваності крові.
- Біохімічний аналіз крові виявляє онкомаркери РЕА, СА 19.9.
- Ректороманоскопія. Ця діагностична процедура для дослідження прямої кишки та проведення біопсії (забору зразка тканин для гістологічного дослідження). Процедура помірно болісна та зазвичай займає не більше 10 хвилин.
- Колоноскопія. Цей метод діагностики є пріоритетним, оскільки дозволяє не лише визначити локалізацію і розмір пухлини, але й зробити біопсію. Один з найнадійніших і інформативних методів.
- МРТ органів малого тазу. Це безболісний метод тривимірної візуалізації.
- УЗД черевної порожнини та заочеревинного простору.
- Біопсія. Забір тканин для гістологічного дослідження, може проводитися окремо при підозрі на метастази.
Скринінг раку товстої кишки сприяє виявленню захворювання на ранніх стадіях, що допомагає істотно поліпшити прогноз. Для цього проводяться аналізи калу на приховану кров, і якщо їх результати позитивні, призначається інструментальний метод дослідження – фіброколоноскопія.
Лікування
Основні методи лікування раку кишківника:
- Хірургія. Золотим стандартом вважається лапароскопічний метод, який добре зарекомендував себе та став рутинним способом лікування. За його допомогою видаляють як поліпи, так і злоякісні новоутворення. У випадку, якщо пухлина неоперабельна та перекриває просвіт кишківника, формують колостому (штучний отвір для виведення калових мас) та призначають паліативну терапію, головна мета якої – полегшення больового синдрому у пацієнта.
- Променева терапія. Іонізуюче випромінювання руйнує ДНК ракових клітин, однак може спричиняти побічні ефекти у вигляді подразнення шкіри в місці застосування, розладів травлення та частого сечовипускання.
- Хіміотерапія. Використання препаратів, що згубно діють на ракові клітини.
Окремо варто виділити хіміотерапію, адже це один з найбільш активно прогресуючих напрямків терапії.
Окрім звичайної хіміотерапії, сьогодні успішно використовують біологічні методи боротьби з раком, що використовують штучно синтезовані антитіла: бевацизумаб, цетуксимаб і панітумумаб. Ці антитіла створені для того, щоб, потрапивши в організм, специфічно зв’язатися з рецепторами на поверхні ракових клітин. Внаслідок цього власний імунітет людини починає «розпізнавати» ці клітини та ефективно справлятися з пухлиною.
Терапію з використанням антитіл найчастіше поєднують з іншими препаратами таргетної імунохіміотерапії.
Хірургія – хороший метод лікування, але не єдиний серед можливих.
Прогноз
Для пацієнта прогноз значною мірою залежить від стадії, на якій було діагностовано рак. Якщо лікування розпочато на першій стадії, то показники виживаності сягають 95%. Проте, на пізніх стадіях, коли метастази вже поширилися на життєво важливі органи, шанси пацієнта подолати хворобу істотно знижуються і, як правило, не перевищують 14%. Саме тому рання діагностика залишається основним способом профілактики та запобіганню розвитку пухлин, відіграючи ключову роль у боротьбі з онкологією.
Профілактика
Найкраща терапія – це профілактика, основою якої є регулярні обстеження. Для людей старше 50 років або з поліпозом в анамнезі рекомендується проходити систематичні огляди з колоноскопією, що дозволяє виявити та видалити поліпи на ранній стадії. Так можна попередити 90% випадків ракових захворювань кишківника. При цьому на сьогодні ця процедура стала менш травматичною. Обстеження та видалення поліпів можна пройти під седацією, абсолютно безболісно.

Щоб знизити ймовірність розвитку раку кишківника, необхідно також мінімізувати фактори ризику:
- нормалізувати масу тіла (для людей з зайвою вагою та ожирінням);
- уникати малорухомого способу життя і приділяти увагу фізичній активності – ВООЗ рекомендує не менше 150 хвилин тренувань на тиждень;
- не зловживати калорійною їжею, обмежити кількість м’яса в раціоні (особливо важливо відмовитися від червоного м’яса) і їсти більше рослинної клітковини;
- відмовитися від куріння та вживання алкоголю (або звести його до мінімуму);
- уникати тривалого перебування під дією сонячних променів, завжди користуватися сонцезахисним кремом з SPF-фактором 30 або вище.
Висновок
До раку кишківника більшою мірою схильні дорослі люди старше 50 років, а також пацієнти з поліпозом кишківника в анамнезі. Дотримання заходів профілактики та своєчасна діагностика допоможуть зберегти життя та здоров’я. На ранніх стадіях хвороби прогноз зазвичай сприятливий.
Джерела
D. Smok // Colon Cancer in Pregnancy.
M. Markman // Colorectal cancer risk factors.
J. Robinson // What’s the Outlook for Stage IV Colon Cancer?
